BU-Leistungsregulierung – Das erwarten die Kunden

Vergangene Woche sind wir der Frage nachgegangen, welche Anforderungen BU-Versicherte an die Leistungsfallbearbeitung haben. Hierbei hatten wir uns zunächst einmal auf die Versicherten fokussiert, die noch keinen Leistungsantrag gestellt haben. Es zeigte sich, dass neben einer schnellen Bearbeitung und zügigen Entscheidungsfindung die Betreuung durch einen festen Ansprechpartner im Regulierungsprozess zu den wichtigsten Anforderungen gehört.
Aber wie sieht es bei denjenigen aus, die bereits einen Antrag gestellt und somit den Prozess schon einmal durchlaufen haben? Von ihnen wollten wir wissen, welche Services rückblickend fehlten beziehungsweise was sie sich zusätzlich gewünscht hätten.
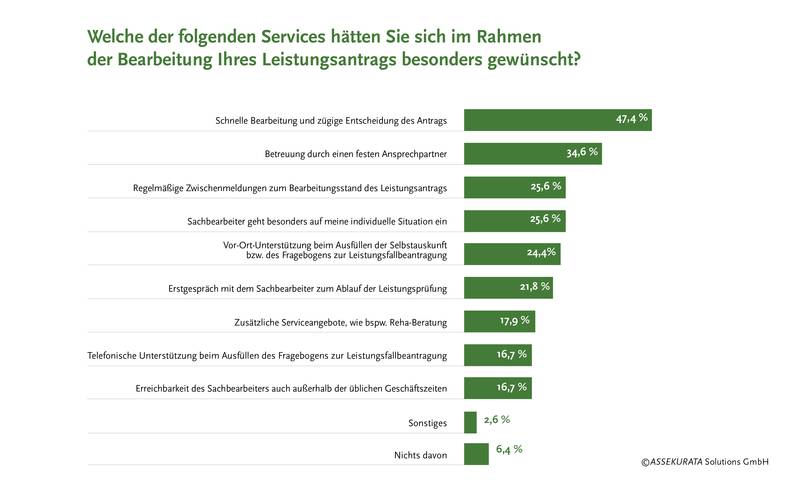
Insgesamt haben rund 94 % der Befragten mindestens einen der aufgeführten Serviceaspekte genannt. Am meisten gewünscht hätten sich die Kunden mit deutlichem Abstand eine schnelle Bearbeitung und zügige Entscheidung des Leistungsantrags. Immerhin rund 47 % der Befragten dauerte die Leistungsfallbearbeitung insgesamt zu lange. Anders formuliert: Die Versicherer konnten bei nahezu jedem zweiten die Anforderungen an eine schnelle Bearbeitung nicht erfüllen. Dieser deutliche Gap zwischen Erwartungshaltung und Erfüllungsgrad kann zwei Ursachen haben. Entweder hat sich die Leistungsprüfung tatsächlich unnötig in die Länge gezogen oder aber es gelingt den Versicherern nicht, dem Antragsteller, die Komplexität des Prozesses transparent darzulegen. Während ersteres einen immensen Handlungsbedarf bei den Prozessen offenbart, richtet sich letzteres an eine klarere Kundenkommunikation.
Aktivere Einbindung des Kunden über regelmäßige Zwischenmeldungen zum Bearbeitungsstand
Ein wesentlicher Bestandteil der Kundenkommunikation ist in diesem Zusammenhang eine regelmäßige Information zum Bearbeitungsstand während des gesamten Regulierungsprozesses. Unsere Untersuchung zeigt, dass immerhin jeder Vierte eine solche Zwischenstandmeldung vermisst hat. Dabei erhält der Antragsteller hierüber nicht nur einen besseren Einblick in den Prüfprozess, sondern der Versicherer gibt dem Kunden auch die Möglichkeit, den Gesamtprozess aktiv mitzugestalten.
Dies ist nicht allein vor dem Hintergrund wichtig, dass sich der Kunde zum Zeitpunkt der Antragstellung unter Umständen bereits in einer existenziell herausfordernden Situation befindet und möglichst Planungssicherheit zur Klärung seiner finanziellen Rahmenbedingungen haben möchte. Vor allem bei der Anforderung von ärztlichen Unterlagen kommt es immer wieder zu Verzögerungen, weil der angefragte Arzt nicht zeitnah auf die Anfrage reagiert. Hier ist es in der Praxis oft hilfreich, wenn der Antragsteller in diesen Fällen selbst noch einmal bei seinem Arzt vorstellig wird.
Rund 80 % der Befragten fühlten sich zum Ablauf der Leistungsprüfung ausreichend informiert
Im Zuge unserer Untersuchungen zur Fairness in der BU-Leistungsregulierung beobachten wir aber auch, dass einige Häuser zunehmend konsequenter die Kundennähe in ihren Regulierungsprozessen forcieren. Beispielsweise greifen viele Versicherer stringenter auf das Telefon zurück, um Rückfragen zu klären oder fehlende Unterlagen anzufordern. Darüber hinaus hat sich das telefonische Erstgespräch mit dem Versicherten direkt nach Antragstellung in vielen Häusern mittlerweile bereits als Standardprozedur etabliert.
Hier setzt sich immer mehr die Erkenntnis durch, dass sich eine transparente Aufklärung zum Ablauf der Leistungsbearbeitung sowie den benötigten Informationen direkt zu Beginn des Prozesses positiv auf die Gesamtbearbeitungszeit auswirkt. Das zeigt sich auch in unseren Befragungsergebnissen. Demnach vermisste nur jeder Fünfte ein Erstgespräch mit dem Sachbearbeiter zum Ablauf der Leistungsprüfung. Zu einer transparenten Aufklärung der Kunden trägt sicherlich auch der Umstand bei, dass viele Versicherer mittlerweile auch auf ihren Homepages umfangreichere Informationen, FAQ, Checklisten oder sogar Erklärvideos zu den wichtigsten Schritten innerhalb des Leistungsregulierungsprozesses bereitstellen.
Persönliche Unterstützung für eine effizientere Bearbeitung
Im Ergebnis lässt sich sagen, dass die Versicherer die Kundenerwartungen zwar bereits in einigen Teilen erfüllen. Eine zufriedenstellende Gesamtbearbeitungszeit bis zur Leistungsentscheidung stellt jedoch die größte Herausforderung dar. Grundsätzlich variiert die Bearbeitungsdauer deutlich und hängt vom individuellen Schicksal ab. Komplexere Fälle, in denen mehrere Ärzte oder Gutachter eingebunden sind, bedürfen einer sorgfältigen individuellen Prüfung, die oftmals zeitaufwendiger ist. Wohlwissend um die Komplexität des Prozesses besteht in Hinblick auf die Kundenkommunikation in einigen Häusern jedoch Verbesserungspotenzial. Wichtig ist es hier vor allem, den Antragsteller intensiv, im besten Fall persönlich, in die jeweiligen Schritte mit einzubinden.
Autorin: Juliane Löffler (Senior-Analystin ASSEKURATA Solutions GmbH)


